Нормальный цвет диска зрительного нерва бледно розовый. Заболевания зрительного нерва. Врожденная пигментация диска зрительного нерва
Застойный диск зрительного нерва — это отечность глазного диска без воспаления, вызванная замедлением продвижения жидкости из глазного яблока в мозговую область. Такие нарушения являются следствием изменений внутричерепного давления — его повышения или понижения. В первом случае проявляется истинный застойный диск, во втором — псевдозастойный. У здорового человека ВЧД колеблется в пределах 120-150 мм рт. ст.
Сущность проблемы
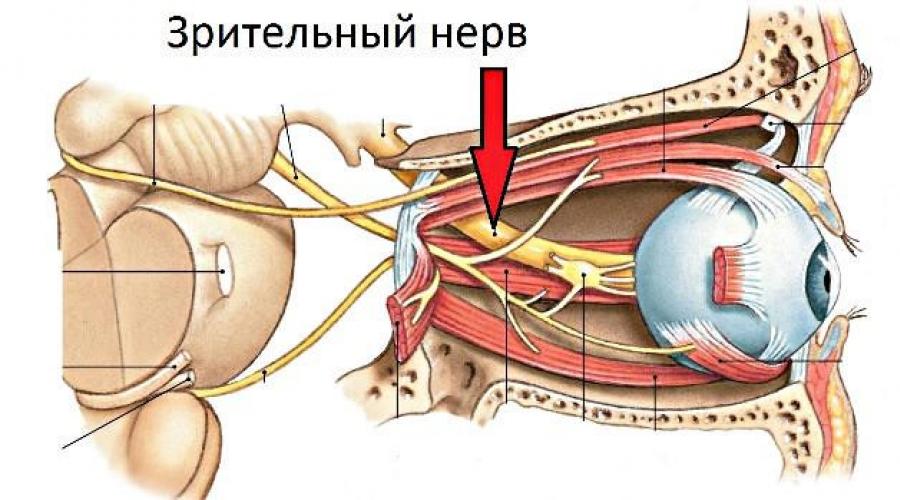
Зрительный нерв — это своеобразный тракт, через который изображение из внешней части глаза попадает в мозговые рецепторы. Далее полученные импульсные сигналы обрабатываются и составляется отображение увиденного. Циркулирование жидкости в зрительном нерве осуществляется через сосудистую систему глаза. Протяженность зрительного нерва зависит от анатомических особенностей черепа и составляет 35-55 мм.

При наличии какой-либо патологии в органах зрения начинается нарушение жизнеобеспечения нервных окончаний, они постепенно погибают. В итоге зрительный нерв отмирает, провоцируя потерю зрения. Одной из причин таких процессов является застой диска зрительного нерва. Различают поражение одного или обоих глаз, но в основном встречается двустороннее симметричное. Увеличение ВЧД приводит к повышению глазного давления под оболочкой зрительного нерва, вследствие чего затрудняется отток жидкости из его аксонов.
Внутричерепная гипертензия имеет разнообразные причины:
- опухоли мозга различной этиологии (до 64% всех случаев);
- заболевания инфекционного характера (герпес, грипп, энцефалит, менингит и др.);
- дегеративные изменения нервной системы (атеросклероз, рассеянный склероз, болезнь Альцгеймера и др.)
- инсульты;
- отек мозговых полушарий;
- поражение сосудистой системы мозга;
- чрезмерное накопление жидких веществ (водянка) мозга;
- воспаление тканей и оболочки головного мозга;
- черепно-мозговые травмы и посттравматические гематомы;
- атрофия черепных костей, вызывающая сокращение размеров черепной коробки;
- опухоль спинного мозга;
- дегенерация тканей мозга, вызванная заболеваниями эндокринной системы (сахарный диабет), генетическими патологиями (синдром Арнольда-Киари).

Отек диска с застоем могут вызвать следующие второстепенные причины:
- аллергические реакции;
- поражения кровеносной системы;
- гипертония;
- почечная недостаточность, вызываемая нефритом, пиелонефритом и другими заболеваниями.
Также причиной развития застойного диска зрительного нерва являются ранения и болезни глаз, ведущие к увеличению отечности, снижению глазного давления. Омертвение клеток глазного нерва бывает первичным или вторичным. Первичная дегенерация является наследственным недугом, проявляется только у мужчин в возрасте 15-25 лет.
Вторичный некроз является проявлением или осложнением какого-либо заболевания, когда прогрессирует застой зрительного нерва или нарушается его кровоснабжение. Патологии подвержены люди любого пола и возраста.

Чаще всего застойные диски зрительного нерва оказывается поздним симптомом новообразований. Как правило, в раннем детском возрасте из-за большого резервного объема краниовертебрального содержания мозга и у пожилых людей из-за дегенеративных процессов в структуре мозговых тканей застойные диски нервов проявляются через длительное время после начала заболевания.
Симптоматические проявления
Как таковых жалоб на функционирование зрительных органов не наблюдается, за исключением кратковременных дисфункций зрения или абсолютной слепоты. Такие приступы вызываются спазмом артерий, питающих ткани нерва. В целом зрительная функциональность не нарушается, но при дальнейшем развитии патологии начинается сужение границ видимости, вызванное отечностью. Часто из-за повышенного давления внутримозговой жидкости для застоя диска зрительного нерва характерно возникновение мигрени, тошноты, рвоты.
Клиническая картина
Классификация стадийности для застойного диска базируется на этапах онтогенеза:
- первичная стадия;
- выраженный застойный диск;
- резко выраженный застойный диск зрительного нерва;
- застойная атрофия диска глазного нерва
- омертвение зрительных нервов после застоя.

Начальная стадия характеризуется небольшой гиперемией диска зрительного нерва, экстазией вен глазного дна без кровоизлияний, при этом видоизменяются только края диска.
Второй этап выраженного застойного диска отмечается распространением отечных образований на весь диск, повышением полнокровия, извитием вен, суженными артериями и мелким гемартрозом из-за сбоев в оттоке крови в венах глаз. При этом характерная выемка в глазном дне выравнивается и наблюдается незаметное выгибание диска в стекловидное тело глаза. На зрительную деятельность эта стадия болезни воздействия не оказывает и получила название «первые ножницы застоя». У пациентов могут наблюдаться головные боли, являющиеся опасным признаком.
Резко выраженный застойный диск ведет к дальнейшему увеличению размеров отека с явным его выпячиванием в стекловидное тело глаза, появляются кровоизлияния сосудов и белые ватообразные очаги в глазном яблоке. Постепенно развиваются некротические изменения глазного нерва, меняется цвет диска вплоть до грязно-серого.
Из-за начинается сдавливание и омертвение волокон нерва. Некроз периферических волокон зрительного нерва провоцирует формирование на их месте соединительной ткани и является причиной сужения границ поля зрения, стремительно возрастающих по ходу болезни.

Возможно небольшое улучшение: снижение отечности, нормализация состояния вен, рассасывание кровоизлияний. Но при этом начинает портиться зрение. Этот этап называется «вторичными ножницами застоя». Конечная стадия приводит к тотальному омертвению клеток нерва и окончательной утрате зрительной функции.
Псевдозастойный диск зрительного нерва по своим проявлениям очень похож на истинный. Отмечается аналогичное увеличение размера диска (с приобретением серо-розового оттенка), который имеет нечеткие границы. Главное отличие — отсутствие кровоизлияний и других дегенеративных изменений в органах зрения.
Диагностические мероприятия
Начальные стадии заболевания очень трудно диагностировать по причине отсутствия ярко выраженных или характерных симптомов. При диагностике необходимо исключить неврит и другие заболевания органов глаза. Застой отличается от неврита сохранением зрения и чаще имеет двусторонний характер (развивается одновременно на обоих глазах).

Диагностирование застойного диска зрительного нерва состоит из:
- выявления анамнеза;
- исследования границ области зрения;
- офтальмоскопии;
- ФАГД — флюоресцентной ангиографии глазного дна;
- КРТ — оптической когерентной томографии;
- МРТ — магниторезонансной томографии или КТ — компьютерной томографии;
- люмбальной пункции — прокола поясничной области.
Анамнез составляется при опросе больного: выяснение симптомов, причины, наличия каких-либо заболеваний головного мозга, нервной и эндокринной систем, наследственности и пр., проводятся первичные анализы крови и мочи (на предмет наличия воспалительных процессов у больного).
Офтальмоскопия — исследование диска зрительного нерва, глазной сетчатки и сосудистой системы глаза (хориоидеи), зрачка, глазного дна при помощи офтальмоскопа или финдус-линзы. Данная процедура позволяет увидеть наличие утолщений и извитости вен сетчатки, гиперемированность и отечность диска, образование кровоизлияний.

Различают следующие виды офтальмоскопии: обратная, прямая, офтальмобиомикроскопия (выявление взаимодействия сетчатки глаза со стекловидным телом), офтальмохромоскопия (осмотр глазного дна с применением лучей различного цвета) и осмотр с линзой Гольдмана (осмотр как центра глазного дна, так и его периферии).
ФАГД — это фотографирование сосудов глаз, окрашенных флюоресцеином, позволяющее увидеть различные поражения сетчатки и глазного дна, микроциркуляцию глаза. Препарат флюоресцеина вводится пациенту внутривенно, поступая через кровь в глазное яблоко, выделяет сосуды переднего отдела глаза, хориоидеи и сетчатки, что хорошо отражается на снимках. ОКТ позволяет измерить толщину волокон зрительного нерва на предмет их патологических изменений.

При обнаружении застойных явлений на глазном дне срочно проводится МРТ или КТ головы для оценки состояния зрительных волокон и исключения возможных опухолей. При отсутствии новообразований для измерения давления и анализа ЦСЖ проводят люмбальную пункцию. С помощью УЗИ диагностируют псевдоотек зрительного нерва.
Лечение заболевания
Лечение застойного ДЗН начинается с устранения причин его возникновения, то есть необходимо начать терапию провоцирующего заболевания. В комплексе также применяют такие виды терапии, как:

Благоприятный исход и полное восстановление жизненных функций глаз возможно при своевременно начатом лечении на первых 2 стадиях заболевания. Терапия и назначение всех препаратов проводится узкими специалистами — офтальмологом, невропатологом, нейрохирургом.
Профилактические мероприятия
Профилактические меры по предупреждению патологии направлены в первую очередь на ликвидацию причин, вызвавших подобное состояние. Людям, входящим в так называемую группу риска (с гипертонией, повышенным ВЧД, перенесшие ЧМТ, с сахарным диабетом, нарушениями кровообращения и прочими заболеваниями), необходим регулярный осмотр офтальмологом и неврологом. Обеспечение безопасности — избежание травм головы и глаз. Также необходимо ограничить злоупотребление алкоголем и табачными изделиями, вести здоровый образ жизни.
Видео
Зависит от наличия капилляров. Толщина их слоя эквивалентна толщине слоя нервных волокон, поэтому и в норме различна градация цвета: от почти красного в носовой части до бледно-розового в височной. У молодых людей часто цвет желто-розовый, у детей до 1 года цвет диска бледно-серый.
При патологии – ДЗН может быть деколорирован, гиперемирован, синюшно- серый. Однотонность окраски - аномальное развитие ДЗН (часто при этом амблиопия) наблюдается при тапеторетинальной дистрофии, в старческом возрасте.
Границы.
Четкие в норме или стушеваны при патологии. Офтальмоскопической границей диска является край хориоидеи. Когда имеется недоразвитие сосудистой оболочки, косое положение диска или растяжение заднего полюса глаза при миопии (миопический конус) – сосудистая оболочка отходит от края диска.
Старческий нимб – перипапиллярная зона атрофии без заметных расстройств зрительных функций.
Размеры.
Отметить нормальный размер (истинный размер 1200-2000 микрон), увеличен или уменьшен. В гиперметропических глазах диски визуально обычно меньше, в эмметропических – больше. С возрастом размеры диска не изменяются, но часть опорной ткани атрофируется, эта атрофия проявляется уплощением ДЗН.
Форма. В норме круглая или слегка овальная.
Центральное углубление (сосудистая воронка, физиологическая экскавация) – место входа и выхода сосудов сетчатки. Формируется к 5-7 годам. Максимальный диаметр в норме 60% от диаметра диска (ДД), площадь – 30% от всей площади диска. В некоторых случаях экскавация отсутствует и центральная часть диска занята глиальной и соединительной тканью (мениск Кунта) и сосудами сетчатки. Иногда (у 6% эмметропов) физиологическая экскавация доходит в глубину до решетчатой пластинки склеры и последняя видна как белый овал с темными точками.
Патологическая экскавация (глаукомная) отличается размерами, глубиной, прогредиентным течением вплоть до прорыва к краю ДЗН (отношение диаметров Э/Д от 0,3 до 1,0), наличием параллакса сосудов по краю диска.
Уровень по отношению к плоскости глазного дна.
В норме носовой, верхний и нижний участки ДЗН несколько выстоят по сравнению с окружающей тканью сетчатки (проминенция в стекловидное тело), а височный находится на одном уровне с сетчаткой.
Атипичный ДЗН («косой диск») – встречается в 1% случаев в здоровых глазах. Из-за косового хода ДЗН в склеральном канале такой диск имеет суженную в горизонтальном меридиане форму, пологое положение всей височной стороны и подрытый носовой край экскавации.
Отеки ДЗН:
Воспалительный (неврит-папиллит),
Циркуляторные (передняя ишемическая нейропатия, васкулит диска – неполный тромбоз ЦВС),
Гидродинамический (застойный диск).
Псевдозастойный диск – у ¼ пациентов с гиперметропией, бывает обусловлен и друзами. Причина в гипертрофии глиальной ткани в центральном углублении диска в период внутриутробного развития. Степень выраженности различна. Часто это увеличение насыщенности розового цвета, некоторая смазанность носовой, верхней и нижней границы при нормальном состоянии сосудов сетчатки. Для исключения патологии необходимо динамическое наблюдение с контролем зрительных функций, контролем размеров слепого пятна (здесь не увеличены).
Недоразвитие папилло-макулярного сектора диска : ДЗН имеет бобовидную форму. Височный сектор отсутствует, в этом участке отмечается отложение пигмента.
Колобома входа диска – в области диска видно широкое отверстие размером в 2-2,5 ДД, окруженного пигментом. На дне отверстия, которое находится на 3-4 диптрии ниже уровня сетчатки, виден розовый диск. Центральные сосуды взбираются по боковой поверхности этой впадины на поверхность сетчатки. Зрительные функции, как правило, не нарушены.
Миелиновые оболочки волокон области диска и сетчатки (у 0,3% людей). В норме у людей граница их распространения – решетчатая пластинка. Офтальмоскопически миелиновые волокна с четкими границами, идут из глубины диска, напоминают языки белого пламени. Сосуды сетчатки теряются в этих языках. На зрение не влияют.
Инверсия диска – обратное расположение, при этом сосуды сетчатки располагаются в височной половине диска, а не носовой.
Симптом Кестенбаума – уменьшение числа сосудов на диске менее 7 (симптом атрофии зрительного нерва).
Друзы диска – аномальные гиалиновые тельца в виде желтовато-белых узелков, расположенных на поверхности диска или в его ткани. Диски с друзаи не гиперемированы, границы могут быть фестончатыми, нет экссудата и венозного стаза. Физиологическая экскавация сглажена, края стушеваны, неровные. В сомнительных случаях – флюоресцентная ангиография.
Эвульзия – вырывание зрительного нерва из склерального кольца. Офтальмоскопически – вместо диска видно отверстие.
Авульзия – разрыв, отрыв диска от склерального кольца. Диск при этом остается на месте. Острота зрения = 0.
Омнубеляция – периодические затуманивания, преходящая потеря зрения, проявляющиеся при повышении внутричерепного давления.
У новорожденных светло-желтая, по размеру соответствует площади ДЗН. К 3-5 летнему возрасту желтоватый фон уменьшается и макулярная область почти сливается с розовым или красным фоном центральной зоны сетчатки. Локализация определяется в основном по бессосудистой центральной зоне сетчатки и световым рефлексам, располагающимся примерно на 25 0 темпоральнее ДЗН. Макулярный рефлекс определяется в основном до 30 лет, затем постепенно угасает.
Сетчатка
Прозрачность.
В норме прозрачная (даже слой пигментного эпителия). Толщина у ДЗН 0,4 мм, в области макулы 0,1-0,03 мм, у зубчатой линии 0,1 мм. Фон глазного дна розовый. Следует осмотреть ближнюю, среднюю и крайнюю периферию.
Первая зона, иначе – задний полюс – круг, радиус которого равен удвоенному расстоянию от ДЗН до фовеолы. Вторая – средняя зона – кольцо, расположенное кнаружи от первой зоны до назальной части зубчатой линии и проходящее через темпоральную часть в экваториальной области. Третья зона – остальная часть сетчатки кпереди от второй. Она наиболее подвержена ретинопатии.
Паркетное глазное дно – неравномерно красного цвета, на котором видны полосы, образуемые сосудами и более темные участки между ними. Это обусловлено незначительным количеством ретинального пигмента и большим количеством пигмента сосудистой оболочки (вариант нормы).
Аспидное глазное дно – фон аспидно-серый. Норма для людей темной расы.
Альбинотическое глазное дно : бледно-розовой окраски (мало пигмента в слое пигментного эпителия сетчатки и хориоидее и просвечивает склера). Сосудистый рисунок хориоидеи хорошо виден.
«Истончение сетчатки» - этот офтальмологический термин неверен в принципе, так как даже отсутствие сетчатки не ведет к изменению цвета глазного дна. Если видны сквозь сетчатку крупные и средние сосуды хориоидеи, это означает, что слой пигментного эпителия сетчатки и хориокапиллярный слой сосудистой погибли.
А) Калибр.
Отметить состояние калибра сосудов (артерии и вены): нормального калибра, сужены, расширены, облитерированы. При сужении артерий отметить артериовенозное соотношение.
Нормальная разница в соотношении калибра А и В наиболее выражена у новорожденных 1:2, уменьшается с возрастом – у взрослых 2:3 и снова увеличивается у пожилых.
Б) Ход сосудов.
Отметить: в норме, патологическая извитость, артериовенозный перекрест.
ЦАС и ЦВС имеют по 4 ветви, снабжая кровью 4 квадранта сетчатки – верхний и нижний височные, верхний и нижний носовые. Проходят сосуды в слое нервных волокон, мелкие веточки разветвляются до наружного сетчатого слоя. До первого разветвления сосуды называются сосудами первого порядка, от первого до второго – сосудами второго порядка и т.д.
Итак, в продолжение темы про зрение – застойный диск зрительного нерва. По уже сложившейся традиции давайте разберемся с терминологией. Что есть наш глаз? Это совокупность работы сложной системы, которая дает возможность видеть и распознавать мир благодаря проводящим путям зрительного анализатора. В них присутствует множество составляющих: левая и правая половина зрительного поля, зрительные нервы, сетчатка, глазодвигательный нерв, зрительный тракт, хиазма, латеральное коленчатое тело, неспецифический зрительный путь, верхние бугры четверохолмия, зрительная кора головного мозга. Вот как много всего. Но нас интересует из всего длинного списка зрительный нерв (а именно: застойный диск зрительного нерва). Давайте рассмотрим его научное определение.
 Зрительный нерв (лат. nervus opticus) передает нервные импульсы, которые вызываются световым излучением, в зрительный центр коры головного мозга. То есть другими словами, это то, благодаря чему становится возможным распознавание картинки глазом. Если сложить все нервные волокна, которые образуют , то сумма составит не менее одного миллиона волокон. К сожалению, с течением времени и взрослением их количество будет уменьшаться. Дисковая зона nervus opticus имеет диаметр в пределах от 1,75 до 2 миллиметров, занимая площадь порядка от двух до трех миллиметров. Существующая в поле зрения сфера проекции ДЗН соответствует площади слепого пятна. Оно впервые было обнаружено французским физиком XVII в. Э. Мариоттом. Определения можно встретить разные, и все они, честно говоря, непростые для понимания, поэтому нагляднее будет посмотреть картинку или видео – так вы сможете разобраться подробнее. Теперь давайте переходить к симптомам.
Зрительный нерв (лат. nervus opticus) передает нервные импульсы, которые вызываются световым излучением, в зрительный центр коры головного мозга. То есть другими словами, это то, благодаря чему становится возможным распознавание картинки глазом. Если сложить все нервные волокна, которые образуют , то сумма составит не менее одного миллиона волокон. К сожалению, с течением времени и взрослением их количество будет уменьшаться. Дисковая зона nervus opticus имеет диаметр в пределах от 1,75 до 2 миллиметров, занимая площадь порядка от двух до трех миллиметров. Существующая в поле зрения сфера проекции ДЗН соответствует площади слепого пятна. Оно впервые было обнаружено французским физиком XVII в. Э. Мариоттом. Определения можно встретить разные, и все они, честно говоря, непростые для понимания, поэтому нагляднее будет посмотреть картинку или видео – так вы сможете разобраться подробнее. Теперь давайте переходить к симптомам.
Диагностика opticus nervus
 Застойный диск зрительного нерва – это прежде всего разбухание тех самых нервных волокон диска зрительного нерва (ЗН). Причина кроется в высоком внутричерепном давлении. Чаще всего можно встретить такое состояние двустороннего типа. Гораздо реже наблюдается односторонний отек. Кстати, как один из симптомов – диск зрительного нерва уже бледно-розовый.
Застойный диск зрительного нерва – это прежде всего разбухание тех самых нервных волокон диска зрительного нерва (ЗН). Причина кроется в высоком внутричерепном давлении. Чаще всего можно встретить такое состояние двустороннего типа. Гораздо реже наблюдается односторонний отек. Кстати, как один из симптомов – диск зрительного нерва уже бледно-розовый.
С помощью чего диагностировать застойный диск зрительного нерва? Выделяют следующие методы: первый – это визометрия (изучение остроты зрения – пожалуй, основное, что исследуют врачи на приеме). У нас распространены таблицы Сивцева-Головина (буквы русского алфавита). К её подвидам относятся: метод оптокинетического нистагма, исследование зрительных вызванных потенциалов, метод форсированного избирательного зрения. Второй – это офтальмоскопия: изучение глазного дна специальными инструментами. Как и визометрия, входит в стандартный перечень методов осмотра специалистом.
Кстати, благодаря этому исследованию можно определить, насколько крепки сосуды человека, что нам также необходимо знать.
На третьем месте идет периметрия – способ определения края полей зрения. Существует еще ряд техник проведения диагностики, но пока остановимся на вышеперечисленных.
Первое, что хочу спросить…
Итак, как и что это такое, разобрались. Теперь давайте рассмотрим часто возникающие вопросы по этой теме. Самый распространенный – это «Что же это такое – заболевание глаз или комплексное заболевание?» Отвечая на этот вопрос, необходимо помнить, что офтальмолог самолично мнение по возникшей ситуации не составит, поскольку возможно присутствие внутричерепного давления (причины тут могут быть различными и перекликающимися одна с другой). Поэтому необходима консультация невролога. В случае, если невролог не нашел какие-то изменения, то следует назначение контроля за глазным дном, что позволит исключить риск «псевдоотека диска зрительного нерва).
Второй по популярности вопрос: «Как быстро выявляется и как долго держится?». К сожалению, выявление причины иногда занимает продолжительное время (мы не говорим, что вообще не удается), и специалистами в этот период начинается так называемое лечение по симптомам. В этом случае проводятся мероприятия по снижению отека, укреплению нервных волокон. Ну, тут самое главное – не прибегать к самолечению и не отнестись к этому вопросу халатно. Все мероприятия должны осуществляться под контролем специалистов (если это происходит в стационаре, то вообще хорошо). В основном лечение (если оно касается зрительного нерва) проводится неврологом. Теперь о том, как долго держится.
Отек может продолжаться достаточно долго (тут, к сожалению, точное время назвать затруднительно) – даже несколько лет.
Полная регенерация или хотя бы увеличение поля зрения предопределено во многом причиной отека. Это может быть и сосудистый генез, и гипертензия, и множество других. Поэтому в лучшем случае время отека составит несколько недель, в худшем – несколько лет.
Ну что, как видим, лечение заболевания и содержание в норме невозможно, если не выявлена и не ликвидирована вызвавшая его причина. При этом в целях стабильной подпитки нерва врачи рекомендуют использовать лекарственные средства, регулирующие деятельность сосудов. Такие, как, например, сермион, трентал, кавинтон. Еще стоит обратить внимание на средства, которые позволяют улучшить подпитку нервной системы, например, мексидол, диавитол, ноотропил, актовегин и др. И конечно, не стоит забывать такие определяющие факторы, как выбор клиники, в которой необходимо проводить то или иное обследование. А мы с вами помним, что информация, возможно, нам нужна из разных сфер, и не всегда она будет офтальмологическая.
Вот краткие универсальные советы, как выбрать то или иное лечебное заведение, чтобы избежать отрицательного эффекта. Прежде всего, оно должно соответствовать международным стандартам. Затем посмотреть информацию и отзывы; здорово, если есть возможность уточнить у кого-нибудь из знакомых, но в случае отсутствия информации можно обратиться и к интернету. И в том, и в другом случае информацию нужно фильтровать через свое восприятие, так как «истина где-то рядом». Стоит обратить внимание, сколько времени данное заведение существует и каковы его профессиональные победы. Ну и, конечно, неплохо прочесть устав клиники, где должны быть прописаны гарантии, которые она дает своим клиентам.
Фактически глазное дно – это то, как выглядит задняя часть глазного яблока, видимая при осмотре. Здесь просматривается сетчатка, сосудистая оболочка и сосок зрительного нерва.
Окраска формируется ретинальными и хориоидальными пигментами и может варьироваться у людей разного цветотипа (более темная у брюнетов и людей негроидной расы, более светлая – у блондинов). Также на интенсивность окраски глазного дна влияет плотность пигментного слоя, которая может меняться. При уменьшении плотности пигмента становятся видны даже сосуды хориоидеи – сосудистой оболочки глаза с темными участками между ними (картина «паркерта»).
ДЗН выглядит при этом розоватой окружностью или овалом до 1,5 мм в сечении. Практически в его центре можно разглядеть небольшую воронку – место выхода центральных кровеносных сосудов (центральная артерия и вена сетчатки).
Ближе к латеральной части диска редко можно заметить еще одно углубление наподобие чаши, оно представляет собой физиологическую экскавацию. Она выглядит немного бледнее медиальной части ДЗН.
Нормальное глазное дно, на котором визуализируются сосок зрительного нерва (1), ретинальные сосуды (2), фовеа (3)
Норма у детей – более интенсивная окраска ДЗН, которая с возрастом становится бледнее. Это же наблюдается и у людей с миопией.
У некоторых людей вокруг ДЗН наблюдается окружность черного цвета, которая образована скоплением пигмента меланина.
Артериальные сосуды глазного дна выглядят более тонкими и светлыми, они более прямые. Венозные по размеру крупнее, в соотношении примерно 3:2, извитее. После выхода из соска зрительного нерва сосуды начинают делиться по дихотомическому принципу практически до капилляров. В самой тонкой части, которую может определить исследование глазного дна, они достигают в диаметре всего 20 мкм.
Мельчайшие сосуды собираются вокруг области макулы и образуют здесь сплетение. Наибольшая его плотность в сетчатке достигается вокруг желтого пятна – области наилучшего видения и световосприятия.
Сама же область желтого пятна (фовеа) полностью лишена сосудов, ее питание осуществляется из хориокапиллярного слоя.
Возрастные особенности
Глазное дно в норме у новорожденных имеет светло-желтую окраску, а ДЗН – бледно-розовый с сероватым оттенком. Такая слабая пигментация обычно исчезает к двухлетнему возрасту. Если подобная картина депигментации наблюдается у взрослых, то это говорит об атрофии зрительного нерва.
Приносящие кровеносные сосуды у новорожденного имеют нормальный калибр, а отводящие бывают немного шире. Если роды сопровождались асфиксией, то глазное дно у детей будет усеяно мелкими точечными геморрагиями по ходу артериол. Со временем (в течение недели) они рассасываются.

При гидроцефалии или другой причине повышенного внутричерепного давления на глазном дне расширены вены, артерии сужены, а границы ДЗН размыты из-за его отека. Если давление продолжает нарастать, то сосок зрительного нерва отекает все больше и начинает продавливать стекловидное тело.
Сужение артерий глазного дна сопровождает врожденную атрофию зрительного нерва. Его сосок выглядит сильно побледневшим (больше в височных областях), но границы сохраняются четкими.
Изменение глазного дна у детей и подростков могут быть:
- с возможностью обратного развития (нет органических изменений);
- транзиторные (оценить их можно только в момент появления);
- неспецифические (нет прямой зависимости от общего патологического процесса);
- преимущественно артериальные (без изменений в сетчатке, характерных для гипертонии).
С возрастом происходит уплотнение стенок сосудов, отчего мелкие артерии становятся менее заметными и в общем артериальная сеть кажется более бледной.
Норма у взрослых должна оцениваться с оглядкой на сопутствующие клинические состояния.
Методы исследования
Существует несколько методик проверки глазного дна. Офтальмологическое обследование, направленное на изучение глазного дна, называется офтальмоскопия.
Осмотр окулистом производится при увеличении линзой гольдмана освещенных областей глазного дна. Офтальмоскопию можно проводить в прямом и обратном виде (изображение будет перевернуто), что обусловлено оптической схемой прибора офтальмоскопа. Обратная офтальмоскопия подходит для общего осмотра, приспособления для ее проведения достаточно просты – вогнутое зеркало с отверстием по центру и лупа. Прямой пользуются при необходимости более точного обследования, которое проводится электрическим офтальмоскопом. Для выявления невидимых в обычном освещении структур используют подсвечивание глазного дна красным, желтым, синим, желто-зеленым лучами.
Для получения точной картины сосудистого рисунка сетчатки используют флуоресцентную ангиографию.
Отчего «болит глазное дно»
Причины изменения картины глазного дна могут относиться к положению и форме ДЗН, патологии сосудов, воспалительным заболеваниям сетчатки.
Сосудистые заболевания
Наиболее часто страдает глазное дно при гипертонической болезни или эклампсии при беременности. Ретинопатия в этом случае является следствием артериальной гипертензии и системного изменения артериол. Патологический процесс протекает в виде миелоэластофиброза, реже гиалиноза. Степень их выраженности зависит от тяжести и длительности течения заболевания.

Результат внутриглазного исследования может установить стадию гипертонической ретинопатии.
Первая: небольшие стенозы артериол, начало склеротических изменений. Гипертензия пока отсутствует.
Вторая: нарастает выраженность стеноза, появляются артерио-венозные перекресты (утолщенная артерия давит на нижележащую вену). Отмечается гипертензия, но состояние организма в целом в норме, сердце и почки пока не страдают.
Третья: постоянный ангиоспазм. В ретине наблюдается выпот в виде «комочков ваты», мелкие кровоизлияния, отек; бледные артериолы имеют вид «серебряной проволоки». Показатели гипертензии высокие, функциональность сердца и почек нарушена.
Четвертая стадия характеризуется тем, что зрительный нерв отекает, а сосуды претерпевают критический спазм.
Если вовремя не снизить давление, то со временем окклюзия артериол вызывает инфаркт сетчатки. Его исходом становится атрофия зрительного нерва и гибель клеток фоторецепторного слоя сетчатки.
Артериальная гипертензия может быть косвенной причиной тромбоза или спазма ретинальных вен и центральной артерии сетчатки, ишемии и гипоксии тканей.
Исследование глазного дна на предмет сосудистых изменений требуется также при системном нарушении обмена глюкозы, которое приводит к развитию диабетической ретинопатии. Обнаруживается избыток сахара в крови, повышается осмотическое давление, развивается внутриклеточный отек, утолщаются стенки капилляров и уменьшается их просвет, что становится причиной ишемии сетчатки. Кроме этого, происходит образование микротромбов в капиллярах вокруг фовеолы, а это приводит к развитию экссудативной макулопатии.
При офтальмоскопии картина глазного дна имеет характерные признаки:
- микроаневризмы ретинальных сосудов в области из стеноза;
- увеличение диаметра вен и развитие флебопатии;
- расширение безсосудистой зоны вокруг макулы, обусловленное перекрытием капилляров;
- появление твердого липидного выпота и мягкого хлопкоподобного экссудата;
- развивается микроангиопатия с появлением муфт на сосудах, телеангиоэктазий;
- множественные мелкие кровоизлияния на геморрагической стадии;
- появление области неоваскуляризации с дальнейшим глиозом – разрастанием фиброзной ткани. Распространение этого процесса постепенно может привести к тракционной отслойке сетчатки.
ДЗН
Патология диска зрительно нерва может выражаться в следующем:
- мегалопапилле – измерение показывает увеличение и побледнение ДЗН (при миопии);
- гипоплазии – уменьшение относительного размера ДЗН в сравнении с сосудами сетчатки (при гиперметропии);
- косом восхождении – ДЗН имеет необычную форму (миопический астигматизм), скопление ретинальных сосудов смещено к носовой области;
- колобоме – дефекте ДЗН в форме выемки, обуславливающим нарушение зрения;
- симптоме «утреннего сияния» – грибовидном выпячивании ДЗН в стекловидное тело. Описания при офтальмоскопии также содержат указание на хориоретинальные пигментированные кольца вокруг приподнятого ДЗН;
- застойном соске и отеке – увеличении соска зрительного нерва, его побледнении и атрофии при повышении внутриглазного давления.

К патологиям глазного дна можно отнести и комплекс нарушений, возникающих при рассеянном склерозе. Это заболевание имеет множественную этиологию, чаще наследственную. При этом происходит разрушение миелиновой оболочки нерва на фоне иммунопатологических реакций, развивается заболевание, носящее название оптический неврит. Происходит острое снижение зрения, появляются центральные скотомы, изменяется цветовосприятие.

На глазном дне можно обнаружить резкую гиперемию и отек ДЗН, его границы стерты. Отмечается признак атрофии зрительного нерва – побледнение его височной области, край ДЗН испещрен щелевидными дефектами, указывающими на начало атрофии нервных волокон сетчатки. Также заметно сужение артерий, образование муфт вокруг сосудов, макулодистрофия.
Лечение при рассеянном склерозе проводят препаратами глюкокортикоидов, поскольку они угнетают иммунную причину заболевания, а также оказывают противовоспалительный и стабилизирующий эффект относительно сосудистых стенок. Используют с этой целью иньекции метилпреднизолона, преднизолона, дексаметазона. В легких случаях можно использовать глазные капли с кортикостероидами, например, Лотопреднол.
Воспаления сетчатки
Хориоретиниты бывают вызваны инфекционно-аллергическими заболеваниями, аллергическими неинфекционными, посттравматическими состояниями. На глазном дне они проявляются множеством округлых образований светло-желтого цвета, которые находятся ниже уровня ретинальных сосудов. Сетчатка при этом имеет мутный вид и сероватый цвет из-за скопления экссудата. С прогрессированием заболевания цвет воспалительных очагов на глазном дне может приближаться к беловатому, поскольку там образуются фиброзные отложения, и сама сетчатка истончается. Ретинальные сосуды практически не изменяются. Исходом воспаления сетчатки бывает катаракта, эндофтальмит, экссудативная, в крайнем случае – атрофия глазного яблока.

Заболевания, затрагивающие сосуды сетчатки, носят название ангиитов. Их причины могут быть очень разнообразными (туберкулез, бруцеллёз, вирусные инфекции, микозы, простейшие). На картине офтальмоскопии просматриваются сосуды, окруженные белыми экссудативными муфтами и полосами, отмечаются участки окклюзии, кистовыдный отек зоны макулы.
Несмотря на тяжесть заболеваний, вызывающих патологи глазного дна, многие пациенты изначально начинают лечение народными средствами. Можно встретить рецепты отваров, капель, примочек, компрессов из свеклы, моркови, крапивы, боярышника, черной смородины, рябины, шелухи лука, васильков, чистотела, бессмертника, тысячелистника и хвои.
Хочется обратить внимание на то, что принимая домашнее лечение и оттягивая визит к врачу, вы можете упустить тот период развития заболевания, на котором его легче всего остановить. Поэтому следует регулярно проходить офтальмоскопию у окулиста, а при выявлении патологии тщательно выполнять его назначения, которые вы можете дополнить народными рецептами.
Данное состояние – конечная стадия повреждения зрительного нерва. Это - не болезнь, а, скорее, признак наличия более серьезного заболевания. К возможным причинам относятся прямая травма, давление на зрительный нерв или его токсическое повреждение, дефицит питательных веществ.
Причины атрофии зрительного нерва
Зрительный нерв состоит из нервных волокон, которые передают импульсы от глаза в мозг. Он содержит примерно 1,2 млн. аксонов, берущих свое начало в клетках сетчатки. Эти аксоны имеют толстую миелиновую оболочку и не могут регенерироваться после повреждения.
В случае дегенерации волокон в любом из отделов зрительного нерва нарушается его способность передавать сигналы в мозг.
Относительно причин АЗН, научные исследования установили, что:
- Примерно 2/3 случаев были двусторонними.
- Самой частой причиной двусторонней АЗН являются внутричерепные новообразования.
- Самой частой причиной одностороннего поражения является черепно-мозговая травма.
- Сосудистые факторы – распространенная причина АЗН в возрасте после 40 лет.
У детей причины АЗН включают врожденные, воспалительные, инфекционные, травматические и сосудистые факторы, в том числе перинатальные инсульты, объемные образования и гипоксическая энцефалопатия.
Расмотрим наиболее распространенные причины АЗН:
- Первичные заболевания, поражающие зрительный нерв: хроническая глаукома, ретробульбарный неврит, травматическая нейропатия зрительного нерва, образования, сдавливающие зрительный нерв (например, опухоли, аневризмы).
- Первичные заболевания сетчатки, например, окклюзия центральной артерии или центральной вены сетчатки.
- Вторичные заболевания зрительного нерва: ишемическая нейропатия зрительного нерва, хронический неврит или отек зрительного нерва.
Менее распространенные причины АЗН:
- Наследственная нейропатия зрительного нерва (например, нейропатия зрительного нерва Лебера).
- Токсическая нейропатия, которая может быть вызваны воздействием метанола, определенных лекарственных средств (дисульфирама, этамбутола, изониазида, хлорамфеникола, винкристина, циклоспорина и циметидина), злоупотреблением спиртными напитками и табачными изделиями, метаболическими нарушениями (например, тяжелая почечная недостаточность).
- Дегенерация сетчатки (например, пигментный ретинит).
- Ретинальные болезни накопления (например, болезнь Тея-Сакса)
- Радиационная нейропатия.
- Сифилис.
Классификация атрофии зрительного нерва
Существует несколько классификаций АЗН.
По патологической классификации выделяют восходящую (антероградную) и нисходящую (ретроградную) атрофию зрительного нерва.
Восходящая АЗН выглядит следующим образом:
- При заболеваниях с антероградной дегенерацией (например, при токсической ретинопатии, хронической глаукоме), процесс атрофии начинается в сетчатке и распространяется в направлении к головному мозгу.
- Скорость дегенерации определяется толщиной аксонов. Более крупные аксоны распадаются быстрее, чем меньшие.
Нисходящая атрофия зрительного нерва характеризуется тем, что процесс атрофии начинается в проксимальном участке аксона и распространяется в направлении диска зрительного нерва.
По офтальмоскопической классификации выделяют:
- Первичную АЗН. При заболеваниях с первичной атрофией (например, опухоль гипофиза, зрительного нерва, травматическая нейропатия, рассеянный склероз), дегенерация волокон зрительного нерва приводит к их замене на колонки глиальных клеток. При офтальмоскопии диск зрительного нерва имеет белый цвет и четкие края, а кровеносные сосуды сетчатки – нормальные.
- Вторичную АЗН. При заболеваниях со вторичной атрофией (например, отек или воспаление диска зрительного нерва) дегенерация нервных волокон является вторичной по отношению к отеку зрительного нерва. При офтальмоскопии диск зрительного нерва имеет серый или грязно-серый цвет, его края нечетки; кровеносные сосуды сетчатки могут быть измененными.
- Последовательная АЗН. При этой форме атрофии (например, при пигментном ретините, миопии, окклюзии центральный артерии сетчатки) диск имеет восково-бледный цвет с четкими краями.
- Глаукомная атрофия характеризуется чашеобразной формой диска зрительного нерва.
- Временная бледность диска зрительного нерва может наблюдаться при травматической нейропатии или дефиците питательных веществ, а чаще всего встречается у пациентов с рассеянным склерозом. Диск имеет бледный цвет с четкими краями и нормальными сосудами.
По степени поражения нервных волокон выделяют:
- Частичную атрофию зрительного нерва – процесс дегенерации поражает не все волокна, а определенную их часть. Эта форма субатрофии зрительного нерва характеризуется неполной потерей зрения.
- Полную атрофию зрительного нерва – процесс дегенерации поражает все нервные волокна, приводя к слепоте.
Симптомы атрофии зрительного нерва
Главным симптомом атрофии зрительного нерва является нарушение зрения. Клиническая картина зависит от причины и степени выраженности патологии. Например, при частичной атрофии зрительных нервов обоих глаз наблюдаются двусторонние симптомы ухудшения зрения без его полной потери, проявляясь сперва утратой четкости и нарушением цветовосприятия. При сдавливании зрительных нервов опухолью могут уменьшаться поля зрения. При отсутствии лечения частичной атрофии зрительного нерва нарушения зрения часто прогрессируют до полной его утраты.
В зависимости от этиологических факторов, у пациентов с АЗН могут наблюдаться и другие признаки, не связанные напрямую с этой патологией. Например, при глаукоме человек может страдать от боли в глазах.

Характеристика клинической картины АЗН имеет важное значение в определении причины нейропатии. Быстрое начало характерно для неврита, ишемической, воспалительной и травматической нейропатии. Постепенное прогрессирование в течение нескольких месяцев характерно для токсической нейропатии и атрофии вследствие дефицита питательных веществ. Еще медленнее (в течение нескольких лет) патологический процесс развивается при компрессивной и наследственной АЗН.
Если пациент молодого возраста жалуется на боль в глазах, связанную с их движением, наличие неврологических симптомов (например, парестезия, атаксия, слабость в конечностях), это может указывать на наличие демиелинизирующих заболеваний.
У пожилых людей с признаками АЗН наличие временной потери зрения, двоения в глазах (диплопии), усталости, снижения веса и боли в мышцах может натолкнуть на мысль об ишемической нейропатии вследствие гигантоклеточного артериита.
У детей наличие в недалеком прошлом гриппоподобных симптомов или недавняя вакцинация указывает на параинфекционный или поствакцинальный неврит зрительного нерва.
Диплопия и боль в лице позволяют заподозрить множественную нейропатию черепно-мозговых нервов, наблюдаемую при воспалительных или опухолевых поражениях задней части орбиты и анатомической области вокруг турецкого седла.
Кратковременные затемнения зрения, диплопия и головные боли указывают на возможность повышения внутричерепного давления.
Диагностика атрофии зрительного нерва
Описанная клиническая картина может наблюдаться не только при АЗН, но и при других заболеваниях. Для установления правильного диагноза при появлении проблем со зрением нужно обратиться к врачу-офтальмологу. Он проведет комплексное обследование глаз, включающее офтальмоскопию, с помощью которой можно изучить диск зрительного нерва. При атрофии этот диск имеет бледный цвет, что связано с изменением кровотока в его сосудах.
Для подтверждения диагноза можно провести оптическую когерентную томографию – обследование глазного яблока, использующее для визуализации световые волны инфракрасного диапазона. Также офтальмолог оценивает цветовое зрение, реакцию зрачков на свет, определяет остроту и нарушение полей зрения и проводит измерение внутриглазного давления.
Очень важно определить причину АЗН. С этой целью пациенту могут проводить компьютерную или магнитно-резонансную томографию орбит и головного мозга, лабораторное обследование на наличие генетических аномалий или диагностику токсической нейропатии.
Как лечить атрофию зрительного нерва?
Как лечить атрофию зрительного нерва? Важность зрения для человека переоценить невозможно. Поэтому при наличии любых симптомов атрофии зрительного нерва ни в коем случае не следует самостоятельно прибегать к лечению народными средствами, необходимо немедленно обратиться к квалифицированному офтальмологу.
Начинать лечение необходимо на стадии частичной атрофии зрительного нерва, что позволяет у многих пациентов сохранить некоторое зрение и уменьшить степень инвалидности. К сожалению, при полной дегенерации нервных волокон восстановить зрение практически невозможно.
Выбор метода лечения зависит от причины нарушений, например:
- Лечение нисходящей атрофии зрительного нерва, вызванной внутричерепной опухолью или гидроцефалией, направлено на устранение сдавливания нервных волокон новообразованием.
- В случае воспалительных заболеваний зрительного нерва (неврита) или ишемической нейропатии применяется внутривенное введение кортикостероидов.
- При токсической нейропатии назначают антидоты к тем веществам, которые вызвали повреждение зрительных нервов. В случае если атрофия вызвана лекарственными средствами, их прием прекращают или проводят коррекцию дозы.
- Нейропатию вследствие дефицита питательных веществ лечат с помощью коррекции рациона питания и назначения поливитаминных препаратов, которые содержат необходимые для хорошего зрения микроэлементы.
- При глаукоме возможно консервативное лечение, направленное на снижение внутриглазного давления, или проведение хирургической операции.

Кроме этого, существуют методики физиотерапевтической, магнитной, лазерной и электрической стимуляции зрительного нерва, которые направлены на максимально возможное сохранение функций нервных волокон.
Также существуют научные работы, показавшие эффективность лечения АЗН с помощью введения стволовых клеток. С помощью этой пока еще экспериментальной методики удается частично восстановить зрение.
Прогноз при АЗН
Зрительный нерв – это часть центральной, а не периферической нервной системы, из-за чего невозможна его регенерация после повреждения. Таким образом, АЗН необратима. Лечение этой патологии направлено на замедление и ограничение прогрессирования процесса дегенерации. Поэтому каждому пациенту с атрофией зрительного нерва следует помнить, что единственным местом, где можно вылечить эту патологию или приостановить ее развитие, являются отделения офтальмологии в лечебных учреждениях.
Прогноз для зрения и жизни при АЗН зависит от того, какой причиной она вызвана, и от степени поражения нервных волокон. Например, при неврите после стихания воспалительного процесса зрение может улучшиться.
Профилактика
В некоторых случаях развитие и прогрессирование АЗН можно предотвратить, проводя правильное лечение глаукомы, токсической, алкогольной и табачной нейропатии, соблюдая полноценную и богатую питательными веществами диету.
Атрофия зрительного нерва является следствием дегенерации его волокон. Она может быть вызвана многими заболеваниями, от глаукомы и нарушений кровоснабжения (ишемическая нейропатия) до воспалительных процессов (например, рассеянный склероз) и сдавливающих нерв образований (например, внутричерепные опухоли). Эффективное лечение возможно только на стадии частичной атрофии зрительного нерва. Выбор метода терапии зависит от этиологических факторов. В связи с этим необходимо вовремя установить правильный диагноз и направить все усилия на сохранение зрения.
Полезное видео об атрофии зрительного нерва